张天宇医生的科普号
- 精选 胃食管反流病科普
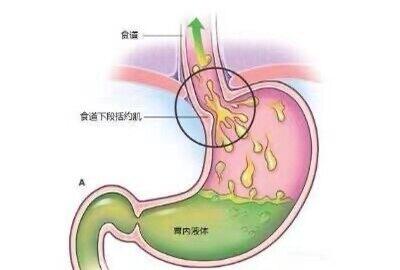
胃食管反流病是指胃内容物反流入食管所致的症状或并发症,其典型症状是烧心和反流;不典型症状有胸痛、上腹痛、上腹部烧灼感、嗳气等。还伴随食管外症状,包括咳嗽、咽喉症状、鼻窦炎 复发性中耳炎、哮喘和牙蚀症等。 典型症状 烧心和反流为典型症状。烧心为胸骨后烧灼感,反流指胃内容物向咽部或口腔方向流动的感觉。 还有一些患者可能存在的不典型症状: 胃反流物刺激食管时可引起胸骨后剧烈的胸痛,放射至心前区、后背、肩部等,类似心绞痛。 胃反流物刺激食管以外的器官,如刺激喉部引起咽异物感、刺激气管引起哮喘及慢性咳嗽,甚至有少部分患者以此为首发症状。 其他不典型症状包括上腹痛、胃胀、嗳气、恶心、吞咽困难等症状。 部分反流症状严重者可导致睡眠障碍。 正常情况下,食管有一道完整的抗反流防御机制,也称为抗反流屏障,在其共同作用下,能有效地阻止过多的胃内容物反流的发生,来抵抗反流物对食管黏膜的损伤。食管的这种抗反流防御机制与反流物对食管黏膜攻击作用处于平衡状态,当防御机制下降或攻击作用增强,平衡打破,就可能导致胃食管反流病。 基本病因 抗反流结构和功能受损 食管下段括约肌静息状态时压力比胃内压高,起到防止胃内容物逆流进入食管的高压屏障作用。 贲门手术后、食管裂孔疝、腹内压升高(如妊娠、肥胖、腹腔积液等)、长期胃内压升高(如胃排空延迟、胃扩张、胃瘫等)导致食管下括约肌结构受损;某些激素、食物(如巧克力、高脂肪)、药物(地西泮 等)均可引起食管下括约肌一过性松弛。 食管清除作用降低 食管可以通过自身蠕动和唾液中和作用来清除食管内的物质。通过食管蠕动可以清除大约90%的反流物;站立时,食管蠕动依靠重力作用将食物推进胃内消化。 干燥综合征 患者唾液分泌减少,导致食管蠕动功能下降;睡眠状态下、平躺、食管蠕动减慢、吞咽功能减弱、重力作用下降,导致部分反流物残留在食管内引起食管炎。 食管黏膜抵御能力降低 当食管黏膜功能受损时,即使不存在上述两种异常, 亦可致胃食管反流病的发生,如长期吸烟、饮酒、刺激性食物导致黏膜抵御能力下降。 诱发因素 精神心理因素 各种不良生活习性和环境压力均可引起食管敏感性增高,使正常酸反流水平下也可产生烧心等症状。研究发现,老年胃食管反流病患者反流症状的严重程度与抑郁、焦虑等不良情绪的程度相关,心理治疗可以很好地缓解患者的主观临床症状。 一般治疗 生活方式的改变有助于胃食管反流病症状的控制,但是单纯生活方式的改变,无法治愈胃食管反流病。改变生活方式包括:严格控制体重,戒烟,戒酒,规律饮食,抬高床头,避免睡前进食,避免食用可能诱发反流症状的食物(如咖啡、巧克力、辛辣或酸性食物、脂肪含量高的食物等)。 药物治疗 抑制胃酸治疗 组胺H2受体拮抗剂 作用于胃酸分泌的其中一个步骤,抑酸效果不及质子泵抑制剂,常用的药物包括雷尼替丁、法莫替丁、西咪替丁等。 质子泵抑制剂 较强的抑制胃酸分泌的作用,常见药物包括艾司奥美拉唑、奥美拉唑、兰索拉唑、雷贝拉唑、潘妥拉唑及艾普拉唑等。我国专家共识(2014年)及诸多国外指南,均推荐将质子泵抑制剂(PPI)定为首选药物,疗程8周。 通常PPI的抑酸作用在数日内即可发挥,但由酸反流引发的食管对胃酸的反流高度敏感则需抑酸治疗8周,甚至12周,因此治疗需要一个有效的时段方能显现效果。如经足够长疗程的治疗而症状并没有缓解,请就诊,医生会考虑药物抑酸不充分,可能会加大剂量或换用其他PPI。 促动力治疗 促动力治疗非胃食管反流病的主要治疗,部分患者合并胃排空障碍,胃的容受性受损,此时可加用促动力药物,如多潘立酮、莫沙必利、伊托必利及西尼必利等作为抑酸药物的补充。 黏膜保护剂 仅用于症状轻、间歇发作的患者临时缓解症状,这类药物包括铝碳酸镁、海藻酸钠及硫糖铝等。 抗焦虑抑郁药 部分患者合并不同程度的焦虑或抑郁,表现为紧张、睡眠障碍等,可在常规药物上加用抗焦虑抑郁药物。 手术治疗 若患者确诊胃食管反流病,抑酸药物治疗有效但不愿意长期服药,或者合并食管裂孔疝导致症状反复可考虑行手术治疗。 食管外症状如反流性咳嗽、反流性哮喘、反流性胸痛等,目前尚未能明确其手术治疗的效果,因此需谨慎选择手术。 目前手术方式包括腹腔镜下胃底折叠术及内镜下抗反流手术。 腹腔镜下胃底折叠术 对于明确胃食管反流病的患者,临床研究证实腹腔镜下胃底折叠术的长期疗效与药物治疗相当。 内镜下抗反流术 主要有射频治疗(Stretta procedure)、注射或植入技术和内镜腔内胃食管成形术3类。 Stretta射频治疗是一种针对胃食管反流病的内镜下微创治疗方法,在胃镜的引导下将一根射频治疗导管插入食管,将射频治疗仪电极刺入食管下括约肌和贲门肌层,多层面、多点对胃食管结合部位进行烧灼。通过热能引起组织破坏、再生,诱导胶原组织收缩、重构,并阻断神经通路,从而增加食管下括约肌厚度和压力,减少一过性下食管括约肌松弛,以达到改善反流症状的目的。近期疗效明确,缺乏远期疗效观察。 内镜下注射治疗是在内镜下用注射针于食管下段——贲门局部黏膜下注射生物相容性物质或硬化剂,以增加食管下括约肌( LES)压力,达到抗反流的目的。注射疗法效果不明确,目前应用较少。 内镜腔内胃食管成形术目前方法较多,常用的经口内镜下胃底折叠术,疗效明确,但远期疗效缺乏观察。 此外,近年来还有内镜下抗反流黏膜切除术、腹腔镜下磁环植入术等,有待进一步观察其疗效。
 张天宇 主治医师 上海瑞金医院 消化内科1659人已读
张天宇 主治医师 上海瑞金医院 消化内科1659人已读 - 语音文章 胃食管反流病3段语音 共6分钟张天宇 主治医师 上海瑞金医院 消化内科1011人已收听
- 诊后必读 幽门螺杆菌的治疗方案
治疗方案 幽门螺旋杆菌感染是可以治愈的。幽门螺旋杆菌阳性的治疗方案包括两大类,一类是常用的药,1.是以抗生素为主,辅加抑酸剂(铋剂)的方案,2.是以质子泵抑制剂的方案。常用抗生素,克拉霉素和阿莫西林等。患者到医院检查后,应按照医生的指导坚持服药,并及时检查疗效。 另外再有两种抗菌素,最常用的是阿莫西林,再就是甲硝唑,我们常采用的方案就是这三种方案,对胃炎或者是对经济条件不是特别好的,这个方案是比较容易一些,效果能够达到80%根除。这个方案不适合的病人是青霉素过敏的,青霉素过敏的可以换四环素类的药,它对于螺杆菌的作用也是比较好,配用甲硝唑,连续一个星期就可以,如果有胃溃疡病可以加上雷尼替丁或者是法莫替丁;再就是洛塞克,青霉素过敏可以换四环素,甲硝唑可以换成克拉霉素。 治疗原则 治疗方案的选择原则是: ①采用联合用药方法,如国际上普遍采用的四联疗法 ②幽门螺杆菌的根除率>80%,最好在90%以上; ③无明显副作用,病人耐受性好; ④病人经济上可承受性。 判断幽门螺杆菌感染的治疗效果应根据幽门螺杆菌的根除率,而不是清除率。根除是指治疗终止后至少在一个月后,通过细菌学、病理组织学或同位素示踪方法证实无细菌生长。 幽门螺杆菌的预防也十分重要 1、避免群集性感染 预防幽门螺杆菌,应避免家庭群集性感染幽门螺杆菌。据了解,幽门螺旋杆菌的感染具有家庭聚集的倾向特点。另外,父母感染给子女的概率较高,望幽门螺杆菌感染者积极做好预防家人感染的相关工作。 2、口腔健康须保持 日常如何预防幽门螺杆菌好呢?据获悉,幽门螺旋杆菌感染者一般具有口臭等口腔问题,因此对于阴性的幽门螺旋杆菌感染者,保持口腔健康刻不容缓。这对以后如何预防幽门螺杆菌,垫定了相应的预防根基。 3、预防幽门螺杆菌不宜生吃 研究证实,幽门螺杆菌可在自来水中存活4-10天,在河水中存活长达3年。因此如何预防幽门螺杆菌的要点之一,就是不宜生喝水,不宜生吃等。 4、餐具器皿应定期消毒 餐具器皿除了得定期消毒外,刮痕严重的餐具,也得定期淘汰更换。尤其体质较弱的小朋友和老人,应该尽量使用可以高温杀菌的不锈钢餐具,做到“聚餐用公筷,用餐要消毒”以避免病从口入影响健康。尽量利用高温去消毒,常用方式是通过消毒柜进行日常餐具消毒:如消毒柜的高温杀毒就达到125‘C能够杀死大部分病菌,适合大部分的餐具器皿。
张天宇 主治医师 上海瑞金医院 消化内科3470人已读 - 诊前须知 幽门螺杆菌的症状与危害
口臭 幽门螺杆菌是引起口臭的最直接病菌之一,由于幽门螺杆菌可以在牙菌斑中生存,在口腔内发生感染后,会直接产生有臭味的碳化物,引起口臭。 胃肠疾病症状 幽门螺杆菌感染的患者多会出现餐后嗳气、恶心、腹胀、腹部不适的胃肠疾病症状,而且这些症状随时都会出现,但是有些患者没有明显的症状,只有到医院做相对的检查才能发现。 癌变 随着病情的严重,会逐渐破坏胃肠道壁,引发癌变的发生,而且,感染幽门螺杆菌患者一般都患有胃病,发生胃病的患者,多数与幽门螺杆菌有一定的关系。 菌群失调 幽门螺杆菌症状一般感染者在检查中显示阳性,一般不会有什么症状,细菌在患者体内长期的破坏、寄生、繁殖,随着病情的发展,幽门螺杆菌会使菌群失调,引起其他一系列的症状。 危害:1.幽门螺杆菌可以作为胃炎、慢性咽炎、口腔溃疡等消化性溃疡的主要原因,对于患有这些疾病的患者来说,治疗首要就是要根除幽门螺杆菌,否则治疗相对困难。最新文献表明HP感染与胃癌息息相关 2.幽门螺杆菌的传染力很强,可通过手、不洁食物、不洁餐具、粪便等途径传染,在水中可以存活。所以,日常饮食要养成良好的卫生习惯,预防感染。 3.酒糟鼻、严重痤疮与犬类唾液传染的幽门螺旋杆菌有关 4.感染幽门螺杆菌后可能导致口气重,即口腔有异味,严重者往往还有一种特殊口腔异味,无论如何清洁,都无法去除。
张天宇 主治医师 上海瑞金医院 消化内科2187人已读 - 医学科普 幽门螺杆菌的感染与传播途径
幽门螺旋杆菌在世界不同种族、不同地区的人群中均有感染,可以说是猕猴、大鼠、猪、犬、人中最广泛的慢性细菌性感染。总的趋势是:幽门螺旋杆菌感染率随年龄增加而上升,发展中国家约为80%,发达国家约为40%,男性略高于女性,宠物高于人类。中国的感染年龄早于发达国家20年左右,20岁-40岁感染率为45.4%-63.6%,70岁以上高达78.9%。另外,我国北方地区的感染率高于南方地区。 同其它消化道传染病一样,幽门螺旋杆菌感染预防的关键是把好“病从口入”这一关。如要做到饭前便后洗手,人宠隔离,饮食尤其是进食生冷食品要讲究卫生,集体用餐时采取分餐制是明智的选择,尽量避免使用公用碗筷,并经常使用类似80K-1U的可高温杀死餐具上的幽门螺旋杆菌的消毒柜去消毒碗筷餐具。除此外老少宠物应注意卫生安全,不随意以口喂食,南北之间的餐具是否消毒问题等。家里有幽门螺旋杆菌病患者时应该暂时采取分餐,直至完全治愈。 1999年俄莫斯科市《CMB3》兽医中心学者萨多夫尼科娃等研究了犬胃内存在幽门螺杆菌及其同胃炎发生的关系,按2016年南京市犬幽门螺杆菌感染的流行病学调查及其防治效果的研究,八成的狗有幽门螺杆菌,痤疮、酒槽鼻也可能是狗舔脸传染的幽门螺杆菌诱发 “粪口”传播 “粪—口”传播的根据是胃粘膜上皮更新脱落快,寄居其上的幽门螺杆菌必然随之脱落,通过胃肠道从粪便排出,污染食物和水源传播感染。已从犬胃液[4]中分离培养出幽门螺杆菌,从腹泻和胃酸缺乏的粪便中培养幽门螺杆菌。从自然环境中分离培养幽门螺杆菌亦是粪—口传播的证据,有报告从南美国家沟渠水中分离幽门螺杆菌成功。但也有研究显示幽门螺杆菌在牛奶和自来水中不能繁殖,但可存活10天和4天左右,并转为球形菌。正常生物的十二指肠液对幽门螺杆菌有很强的杀菌作用,一般情况下幽门螺杆菌不可能通过这一屏障在粪便中存活。 口口胃口传播 “口—口”和“胃—口”传播的根据是随胃上皮细胞脱落的幽门螺杆菌可存活在胃液中,通过胃—食道反流可进入口腔,滞留在牙菌斑中,通过唾液传播感染。已有报告从唾液、反流呕吐物、牙菌斑中检测发现幽门螺杆菌,多数是采用多聚酶链反应(PCR)法,亦有个别报告用细胞学培养成功,但尚未能重复而得到认可。西非一组报告母亲通过咀嚼食物后喂养的幼儿,与非咀嚼喂养的对照比较,幽门螺杆菌感染的危险系数为2.9倍。总结上述内容,在自然条件下,多数研究的是幽门螺杆菌通过人传播,而通过动物、宠物、苍蝇、昆虫传播未去研究,即使有也是新现象。
张天宇 主治医师 上海瑞金医院 消化内科1848人已读 - 医学科普 幽门螺杆菌的发现故事
1979年,澳大利亚42岁的病理学家Robin Warren在病理标本中看到了这个细菌,对它产生了浓厚的兴趣。1981年,他邀请当年只有30岁的年轻的澳大利亚内科医生Barry Marshall合作。 Warren给了Marshall大约20个胃病患者的病理检查结果,结果显示都有一种螺旋状细菌存在。其中有一位就是Marshall的病人。这位病人之前抱怨胃部不适,常规检查却没有发现任何病变,所以Marshall将这个女患者送到了精神科医生那里,给她抗抑郁剂治疗。当Marshall看到这个报告后,意识到有什么东西是不对的。 他给其中一位80岁的老胃病患者抗菌素治疗。两周后,这个老病号欢喜的来告诉他,他再也没有感觉胃痛了。 Marshall受到极大鼓舞。开始投入大量时间,分离这个螺旋状细菌,试图体外培养以证实它的存在和致病可能。可惜,屡试无果。因为他们没有意识到,幽门螺杆菌不同。那时候,他们常规只培养两天,两天后如果没有看见细菌,就果断抛弃了。 1982年的东圣节,他俩又再次尝试,将含有细菌培养液的培养皿中放在培养箱中,就回家度假了。也许是节日的气氛过于热烈,或者是他们本不抱希望。欢快的节日让他们忘了实验室中还有细菌在培养。5天后的周二,Marshall接到实验室助手兴奋的电话,要他速来实验室。他们终于培养成功了。 培养成功的Marshall和Warren欣喜异常,开始到处参加学会介绍他们的新发现。试图告诉医学界胃溃疡甚至胃癌可能是这种细菌引起的,根治细菌是治疗胃炎胃溃疡的有效手段。 Marshall去了皇家澳大利亚医师协会年会,发表他们的这一重大发现。然而,遭到的却是大多数医生的呲之以鼻,被认为太荒谬了。那时的医生普遍认为胃病是压力或者辛辣引起的。没有人相信胃病会是细菌造成的。 他们没有气馁,给著名的柳叶刀杂志写信阐述他们的观点。可惜,换来的还是被无视。 然而,临床上观察到越来越多的病例,让他们深信自己的结论。可惜,两个医生,没有足够的经费进一步研究下去。Marshall开始到处写信求助。这一撼动传统药物公司治疗方式的提议没有意外地遭到了大多数药物公司的无视或者嘲笑。 最终,他俩得到了一家小药物公司赞助,开始做一些动物[2]实验核小型的临床试验。用抗菌素治疗后的患者疗效显著,与之前的抑酸剂不可同日而语。 1983年,Marshall拿着他的结果来到了布鲁塞尔的国际微生物学会发表。 参会的微生物学家们被深深震撼了。 回来后,他俩再次给柳叶刀写了一篇完整的论文。不出意外,被断然拒绝了。 之后,苦闷的Marshall到处参加学会,演讲自己的发现和观点。然而,抑酸剂当时是一个30亿美元的庞大市场。他所到之处,满是嘲讽和拒绝。 他俩于是试图在动[2]物[4]身上再现感染造成的胃炎模型。可惜,又是屡试屡败。 1984年,Marshall和Warren在柳叶刀发表了那篇石破天惊的论文“胃炎和消化性溃疡患者胃部发现的不明弯曲杆菌”。 同年,Marshall又一次参加学会,发表幽门螺杆菌学说。午餐时间,他听到周围一群各国消化科医生均嘲笑讽刺,说一个澳大利亚医生荒谬的认为有细菌可以在胃液存活且导致胃溃疡,真可笑。 Marshall一怒之下,回到澳洲,拿起一大杯含大量幽螺菌的培养液就喝。几天后,他开始腹痛呕吐。5天后,他清晨被痛醒。10天后胃镜证实了胃炎和大量幽门螺杆菌的存在。他此时才告诉他被吓坏了的妻子,他在自己身上做了实验。 1985年,他俩将这一勇敢行为发表在澳大利亚医学杂志上。不可思议的是,仍然没有得到应得的重视。这篇文章沉默了近10年。 在这沉默的十年间,Marshall于1986年移民到了美国。美国媒体,如读者文摘,开始以“豚鼠医生用自己做实验,治愈了溃疡“做题目开始报道。Marshall的知名度开始上升,受到越来越多的关注。 1989年,这个细菌被正式命名为幽门螺杆菌。 终于,NIH和美国FDA开始接受并宣传这种新的观点。 到了1993至1996年间,全美的医学界开始转变观念。 Marshall和Warren的名字开始见诸世界媒体。 1994年,美国NIH发表了新的指南,承认大多数再发性消化性溃疡可能因幽门螺杆菌所致,建议使用抗菌素治疗。 2005年,Marshall和Warren因为这一发现获得了诺贝尔医学奖。 Marshall可称得上有大智慧大勇气。他的坚持和勇气,造福了之后的千千万万胃病患者。
张天宇 主治医师 上海瑞金医院 消化内科6733人已读





